Что нужно знать врачам и пациентам о заключениях BI-RADS и маммографической плотности после маммографического обследования молочных желез?
14.05.2026Памятка по рентгенологической интерпретации оценки плотности и изменений молочной железы по системе BI-RADS (Breast imaging and reports data system – система интерпретации и протоколирования визуализации молочной железы) и ACR (American College of Radiology – Американская коллегия радиологов), подготовленная экспертами Российской ассоциации маммологов, Междисциплинарной ассоциации специалистов репродуктивной медицины на основе международного руководства ACR с комментариями и практическими рекомендациями, будет способствовать улучшению междисциплинарного взаимодействия врачей разных специальностей с пациентами.
Необходимо помнить главную цель онкомаммоскрининга – выявление пациенток, которым показано углубленное обследование молочных желез.
Согласно нормативным документам Российской Федерации о прохождении диспансеризации, женщины старше
40 лет обязательно проходят маммографию, независимо от наличия или отсутствия жалоб на молочные железы. При существующих порядках после первичного обследования врач-рентгенолог не пишет заключение с диагнозом заболевания, а классифицирует полученные данные на маммограммах по международной системе BI-RADS – 0, 1, 2, 3, 4, 5, 6 с тем, чтобы определить дальнейший маршрут пациентки. И, как правило, большинство пациенток, а порой и врачи, не знают предназначения этих символов.
Нужно ли врачу женской консультации, онкологу разбираться в тонкостях лучевой диагностики заболеваний молочной железы или ему достаточно заключения рентгенолога с указанием категории BI-RADS? С одной стороны, порядок действий акушера-гинеколога прописан в приказе Минздрава России №1130н и клинических рекомендациях «Доброкачественная дисплазия молочной железы» 2020 г., для онколога – в приказе Минздрава России №116н от 19.02.2021, с другой – профессиональный стандарт требует от специалистов определенных знаний по интерпретации результатов маммографии, УЗИ и МРТ. Общая ответственность за результаты медицинской помощи возложена на лечащего врача, который координирует взаимодействие разных специалистов и определяет дальнейшую тактику.
В этой связи все заинтересованные лица: пациент, рентгенолог, гинеколог, лечащий врач, онколог – должны одинаково воспринимать и понимать полученную информацию, чтобы соблюсти правильную маршрутизацию обследования пациентки.
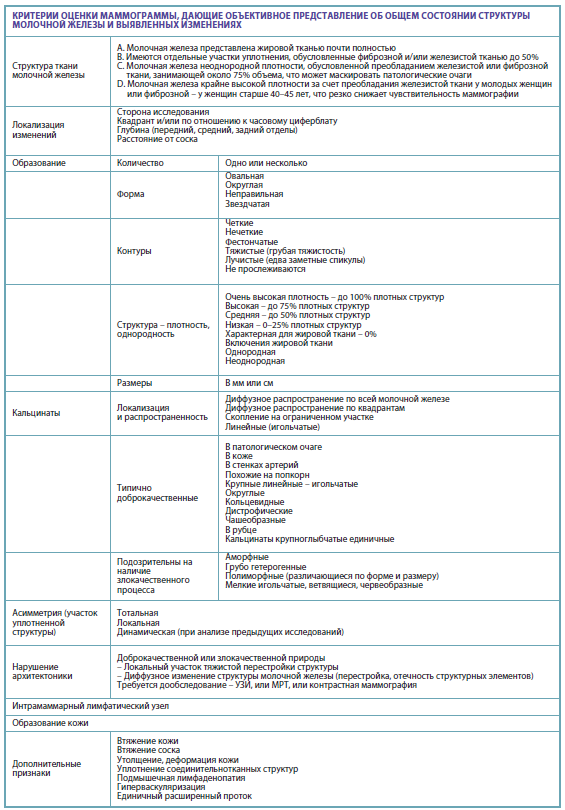
При интерпретации маммограмм необходимо знать основные положения, на которые должен ориентироваться врач и о которых должен быть осведомлен пациент.
Категории маммографической плотности (МП)
Согласно международному руководству Американской коллегии радиологов (American Сollege of Radiology) и «Клинико-рентгенологической классификации мастопатий» (А.Д. Каприн, Н.И. Рожкова. М.: ГЭОТАР-Медиа, 2021) маммографическая плотность подразделяется на 4 группы.
1. МП ACR A – молочная железа представлена жировой тканью почти полностью, инволютивные изменения или нерезко выраженная мастопатия.
2. МП ACR B – плотные структуры за счет фиброзной или/и железистой ткани занимают до 50% объема железы – диффузная фиброзно-кистозная мастопатия средней степени выраженности.
3. МП ACR C – молочная железа уплотнена за счет фиброзной, железистой ткани до 70–75%, что может маскировать патологические участки, – выраженная диффузная мастопатия, возможно, с узловым компонентом. При наличии наиболее плотного участка ткани категорию «C» указывают даже при объеме железистой ткани менее 50%.
4. МП ACR D – молочная железа крайне высокой плотности, что резко снижает чувствительность маммографии – резко выраженные проявления диффузной или диффузно-узловой мастопатии.
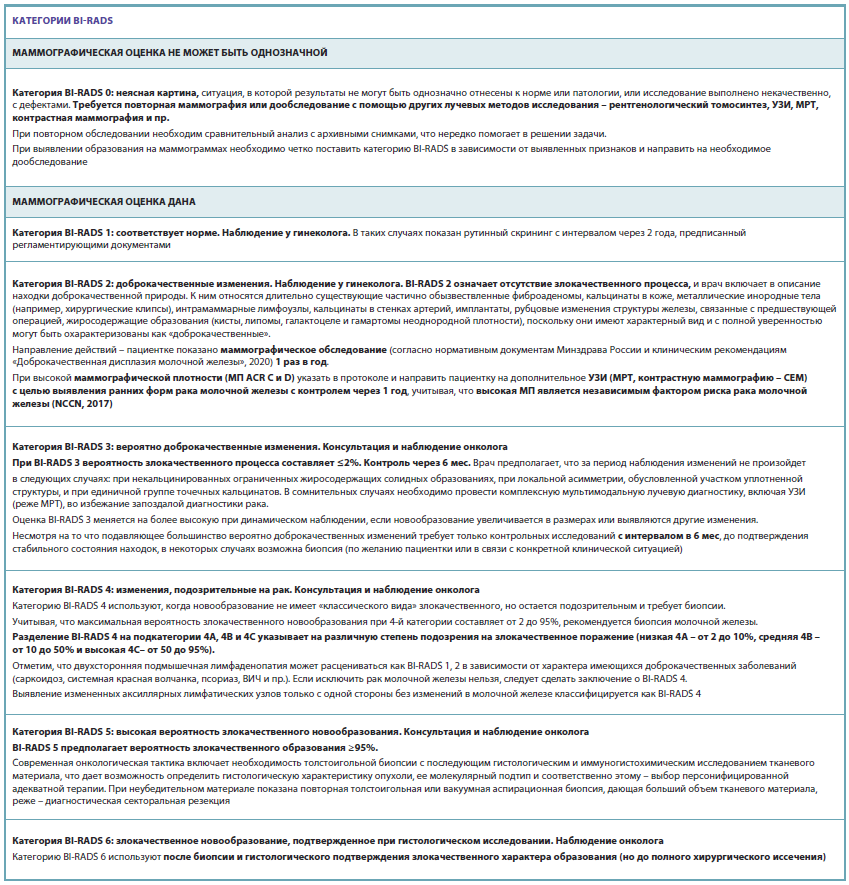
Категории МП ACR C, D, согласно международной системе NCCN, внесены в 2017 г. как независимый фактор риска развития рака молочной железы. Это определяет необходимость соблюдения следующих требования при проведении онкомаммоскрининга – в протоколе заключения врачу необходимо:
1. Указать на сокращение интервала между раундами повторного обследования вместо 2 лет до 1 года.
2. Направить пациентку на дообследование с конкретизацией метода исследования – рентгенологический томосинтез, УЗИ, МРТ или контрастную маммографию, в зависимости от полученного изображения,
3. Направить пациентку на консультацию к конкретному специалисту – гинекологу, онкологу или врачу другой специальности, в зависимости от категории BI-RADS.
4. При возможности использовать программу искусственного интеллекта, помогающую определять зону неблагополучия для более точного дальнейшего маршрута пациентки.
Описанное состояние и выявленные изменения структуры молочной железы на первом этапе обследования группируются по международной системе BI-RADS, позволяющей ориентироваться в необходимости дообследования с помощью дополнительных методов диагностики или биопсии. Во избежание недопонимания между врачами и пациентами, а также с целью сокращения сроков обследования необходимо, чтобы врач-рентгенолог писал предполагаемый вероятностный диагноз с указанием конкретного метода дообследования (рентгенологический томосинтез, УЗИ, МРТ, контрастная маммография и пр.) и конкретного специалиста (гинеколог, онколог, эндокринолог, лечащий врач и др.), к которому пациент должен дальше обращаться.
Таким образом, стандартизация описания, классификация выявленных состояний молочной железы по категориям ACR маммографической плотности (МП) и по системе
BI-RADS направлены на улучшение взаимопонимания между врачами разных специальностей и пациентами, определение порядка согласованных действий и определение адекватного рационального маршрута пациентов, сокращающего сроки обследования.
Авторы-составители:
Профессор Рожкова Надежда Ивановна,
кандидат медицинских наук Мазо Михаил Львович,
Иванов Александр Васильевич (Москва) – эксперты Российской ассоциации маммологов,
Междисциплинарной ассоциации специалистов репродуктивной медицины





